“重症肺炎合并多器官功能障碍(肺、心、肾、骨髓造血系统)……”当以上关键词出现在同一个人身上,可见病情是多么危急!这正是前不久76岁的王先生所经历的。
王先生无明显诱因出现头晕、眼花,视物不旋转,无晕厥伴乏力、心悸、胸闷、出汗,自测脉率34-35次/分,脉律不齐,自测血压92/40mmHg,遂给予吸氧,3小时后头晕、眼花无明显改善,遂自行来院,在我院急诊科心电监护示:心动过缓(30-40次/分),怀疑高血钾,急查电解质示:血钾6.88mmol/L。肾功能示:BUN16.17mmol/L、CR130umol/L,为行进一步诊疗,急诊科以“肾衰、高钾血症”收治入重症医学科。
了解病史得知:患者有冠心病史10余年,曾行冠脉支架植入;高血压史10余年;阵发性心房颤动史5年,曾行射频消融+左心耳封堵术;发现“腔隙性脑梗死”10余年;慢性肾功能不全史2年余;发现骨髓纤维化史2年余;类风湿性关节炎史10余年;因十二指肠球部穿孔行手术治疗;因外伤致左股骨、右上肢骨折,行手术治疗。

入院当天,重症医学科主任蒋万里恰逢休息,一听有急诊透析患者,立马赶到了医院。因患者慢性心肾功能不全、高钾血症,具有急诊透析指征。蒋万里主任征求患者家属意见后立即行床旁连续性肾脏替代治疗(CRRT)。透析4小时后,患者合并急性左心衰竭,“抢救!”没有一丝犹豫,没有一秒迟疑,医护团队立即进行抢救。虽然给予扩管、强心、利尿等处理,但血氧饱和度持续下降,难道是肺部有什么基础病?眼看患者精神不佳,即将陷入昏迷,来不及多想,孙医生赶紧给患者实施气管插管、呼吸机辅助呼吸。
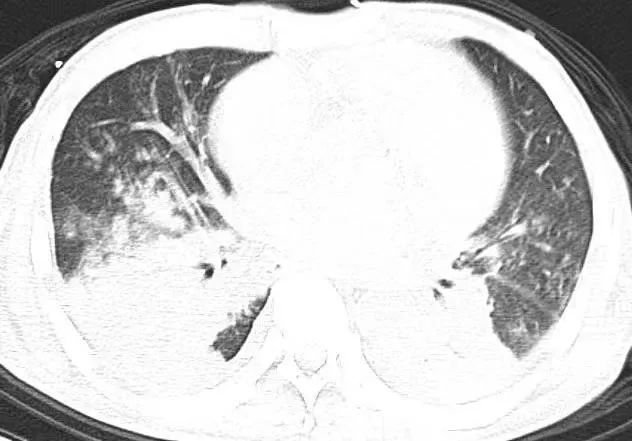
(第一次胸部CT)
第二天,为了解患者肺部状况,重症医学科医生孙前进建议患者查胸部CT,即使心里早有预感,还是大吃一惊!这肺部,简直可以用一塌糊涂来形容:双肺严重感染、双侧胸膜腔积液、双下肺局限性肺不张。尽管入院前无明确受凉史,无明显咳嗽、咳痰,但结合胸部影像学,肺部感染成立。查明原因后,孙医生继续给患者实施呼吸机辅助通气,同时进行抗感染、抗心衰对症用药,继续床旁透析,并输入两袋红细胞纠正贫血,提高携氧能力。
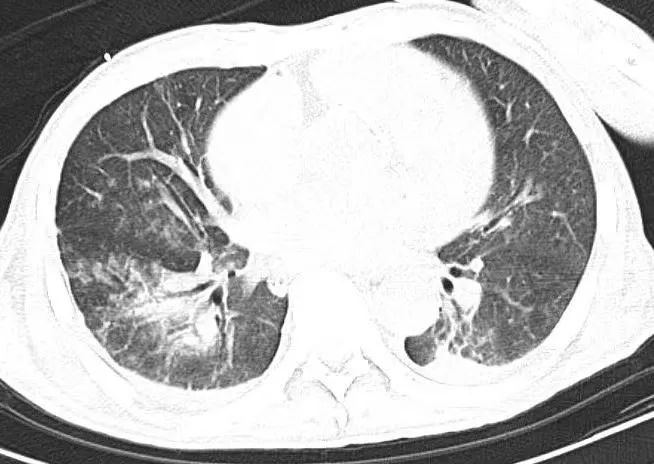
(第二次胸部CT)
第四天,患者呼吸指标基本正常,经认真评估,患者顺利撤除呼吸机,继续进行抗感染、抗心衰对症用药,严密监测各项生命指征。蒋主任每日带领医护团队在患者床旁交接班,及时调整诊疗方案,想方设法为患者排忧解难,帮助他共渡难关。再次复查胸部CT,影像显示明显好转。重症医学科的医护们由衷地感到高兴,越发有了干劲。
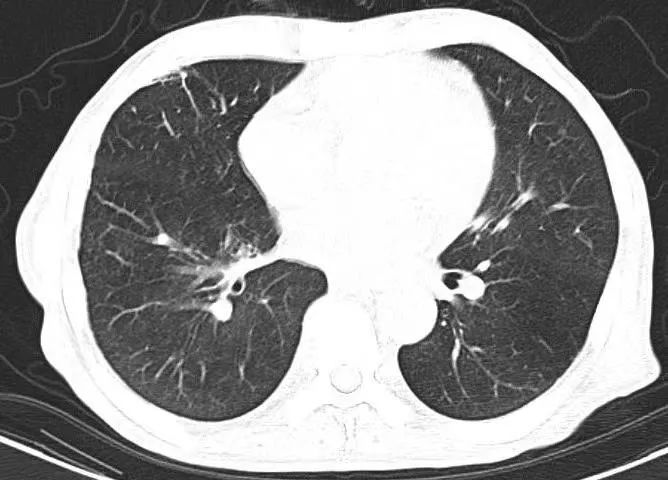
(第三次胸部CT)
在重症医学科团队的科学救治和精心照料下,患者情况一天比一天好转,病情逐渐稳定。抗感染、抗心衰10天后,复查胸部CT,提示:感染灶基本消散、胸膜腔积液完全吸收、右下肺局限性肺不张复张,双肺从白乎乎变得清清亮亮。B型钠尿肽也从3390.00pg/ml降至121.30pg/ml。大家都松了一口气,悬着的一颗心终于可以稍稍放下。十多天后,经过全面评估,患者达到出院标准。
孙医生说,难以想象,这治疗效果超出了他们的预估!这对于整个重症医学科团队来说,无疑是振奋人心的一刻,所有的辛苦都值得,所有的努力与付出都有了最好的回报。
济源市第二人民医院重症医学科医护团队坚持“人民至上、生命至上”,不放弃每一个生命,竭尽所能救治危重症患者,对每一例危重症患者制定“一患一策”。对于疑难危重症患者及时开展多学科会诊,共同探讨救治方案,尽最大的能力和努力去抢救患者。
宣传科:李慧

